Prolasso Rettale
Il prolasso rettale è una condizione in cui il retto scivola verso il basso e fuoriesce, parzialmente o completamente, attraverso l’orifizio anale. È una patologia funzionale complessa, spesso associata a disturbi della defecazione, debolezza del pavimento pelvico e alterazioni sfinteriche.
Si distingue in:
Prolasso rettale completo: interessa tutta la parete rettale, che fuoriesce dall’ano (completo o esterno)
Prolasso mucoso (incompleto): coinvolge solo la mucosa rettale, tipico dei bambini e di alcuni pazienti adulti
Intussuscezione rettale interna: invaginazione del retto all’interno del canale anale, senza fuoriuscita esterna, diagnosticabile solo con esami dinamici
Questa condizione può causare disagio, incontinenza, difficoltà alla defecazione e peggioramento della qualità della vita.


Cos’è il prolasso rettale?
Il prolasso rettale può verificarsi a qualsiasi età, ma è più frequente:
Negli anziani (oltre i 65 anni)
Nel sesso femminile (rapporto F:M ≈ 6:1)
In pazienti con disturbi neurologici, stipsi cronica, multiparità, lassità del pavimento pelvico
In pazienti sottoposti a precedenti interventi anorettali
Chi colpisce?
I sintomi variano in base alla gravità del prolasso e alla sua estensione. I più comuni includono:
Fuoriuscita visibile del retto, spontanea o durante la defecazione
Incontinenza fecale, gas o liquida, per compromissione dello sfintere anale
Tenesmo rettale e senso di peso anale
Perdite mucose o ematiche
Stipsi ostruttiva o difficoltà a espellere le feci
Sensazione di incompleta evacuazione
L’intussuscezione interna può simulare una sindrome da defecazione ostruita (ODS), e spesso è sottodiagnosticata se non si esegue una defecografia.
La valutazione clinica è essenziale e spesso sufficiente nei casi di prolasso completo:
Ispezione perineale e manovra di Valsalva
Esplorazione rettale digitale
Valutazione sfinterica (tono a riposo e contrazione volontaria)
Per i casi meno evidenti o per studiare la funzionalità:
Defecografia o RMN dinamica del pavimento pelvico (gold standard per identificare intussuscezione, enterocele, cistocele)
Manometria anorettale (valuta il tono sfinterico e il riflesso anale)
Ecografia endoanale (per danni sfinterici post-partum o da traumi)
Colonscopia (per escludere neoplasie concomitanti, soprattutto nei pazienti >50 anni)
Quali sono i sintomi?
Come si fa diagnosi?
Classificazione
Il prolasso rettale completo esterno viene classificato in 4 stadi in base alla gravità e alla modalità di fuoriuscita del retto:
Stadio I: Prolasso solo durante la defecazione; si riduce spontaneamente
Stadio II: Prolasso durante sforzi minimi (es. tosse, movimento); si riduce manualmente
Stadio III: Prolasso spontaneo e persistente; richiede riduzione manuale
Stadio IV: Prolasso irriducibile
🔸 Nei bambini, il prolasso è spesso mucoso e transitorio (quindi non rientra in questa classificazione).
🔸 Nei pazienti adulti, l’inquadramento in stadi è utile per guidare la scelta terapeutica.
Quali sono le cause?
La fisiopatologia è multifattoriale, spesso legata a:
Debolezza del pavimento pelvico e legamenti rettali
Allungamento del mesoretto e lassità del mesosigma
Lesioni neurologiche (traumi midollari, neuropatie periferiche, sclerosi multipla)
Multiparità e traumi ostetrici
Precedenti chirurgici anorettali
Disfunzione sfinterica e iperlassità tissutale
Come si cura?
50-70%
60-70 anni
Età media
Presenza incontinenza
Il trattamento definitivo è chirurgico, soprattutto nei casi sintomatici o persistenti. Le tecniche variano in base all’età, comorbidità e tipo di prolasso.
▸ Trattamenti conservativi (per casi iniziali o pazienti non operabili)
Modifiche dietetiche e idratazione
Regolarizzazione dell’alvo
Riabilitazione del pavimento pelvico
Uso di presidi igienici per contenere le perdite
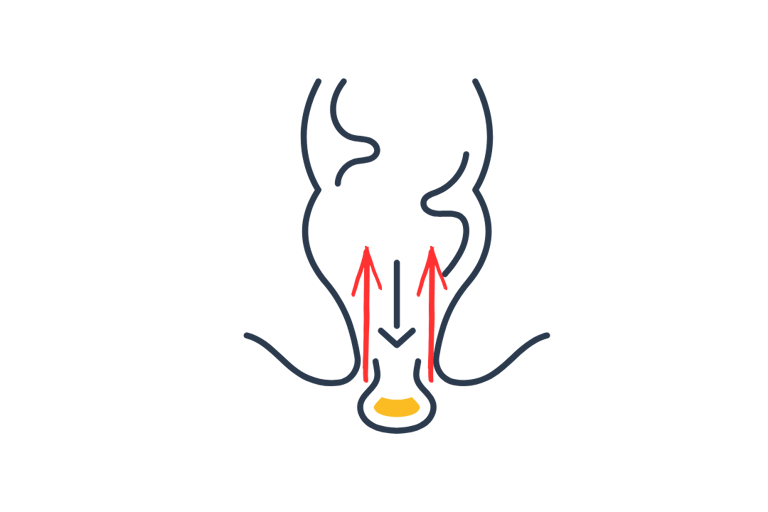
▸ Trattamento chirurgico
Via addominale (preferita nei pazienti giovani o in buone condizioni generali)
Rettopessi (con o senza resezione sigmoidale)
Tecniche laparoscopiche o robotiche (es. rettopessi ventrale anteriore)
Fissazione del retto al promontorio con rete (biologica o sintetica)
Via perineale (pazienti anziani o ad alto rischio anestesiologico)
Intervento di Delorme (resezione della mucosa prolassata)
Intervento di Altemeier (perineal rectosigmoidectomy)
Meno invasivi ma maggiore rischio di recidiva
📌 Le linee guida raccomandano la via addominale laparoscopica come gold standard per pazienti eleggibili (National Institute for Health and Care Excellence – NICE, 2019; WSES guidelines, 2020).
Fonti scientifiche principali
Wijffels NA et al. Treatment of rectal prolapse in adults: current practice and future prospects. Colorectal Dis. 2013.
Altomare DF, et al. SICCR consensus statement on surgery for complete rectal prolapse. Tech Coloproctol. 2015.
WSES Guidelines: Diagnosis and treatment of rectal prolapse in adults. World J Emerg Surg. 2020.
National Institute for Health and Care Excellence (NICE) – https://www.nice.org.uk
Dopo l’intervento
Il decorso post-operatorio è solitamente favorevole. Il paziente viene istruito su:
Alimentazione regolare e idratazione
Evitare sforzi evacuativi
Eventuale riabilitazione del pavimento pelvico
Follow-up proctologico a 1, 6 e 12 mesi
Il tasso di recidiva varia tra il 5% e il 30%, a seconda della tecnica utilizzata e delle condizioni di partenza.
Materiale Scaricabile Gratuito
Scarica il materiale informativo per approfondire la gestione delle emorroidi e scoprire i consigli nutrizionali utili per il benessere intestinale.



Quando consultare un medico?
È indicato consultare uno specialista se:
Si verifica fuoriuscita rettale ricorrente
Sono presenti incontinenza, stipsi o difficoltà evacuative
Le perdite di muco o sangue diventano frequenti
Il prolasso compromette la qualità di vita o l’igiene
Un consulto specialistico consente di valutare la necessità di trattamento chirurgico e di escludere cause associate, come neoplasie o patologie del pavimento pelvico.
Contattami


Se hai domande e curiosità, compila il modulo!
Chirurgia per Tutti
Informazioni su patologie e prenotazioni visite.
Contatti
Scrivimi!
info@chirurgiapertutti.it
+39 3404155536
© 2025. All rights reserved.
